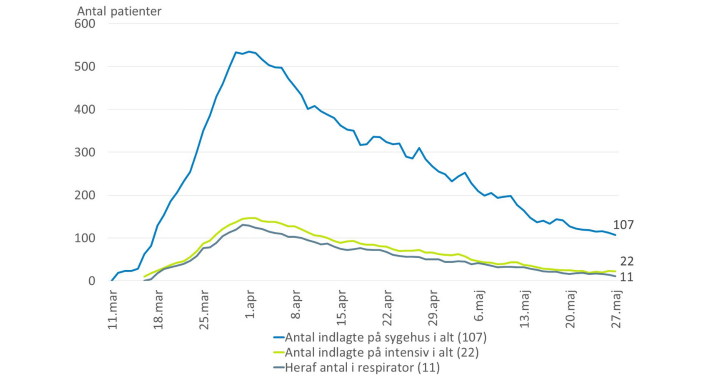
Kurven over indlagte patienter med COVID-19 ligner et bjerg. Opstigningen var stejl, og nu har vi – i hvert fald foreløbig – nået toppen og skal nedad igen.
Verden over spørger ledere i sundhedsvæsenet sig selv: Hvordan får vi en sikker nedstigning? Hvordan kan vi kan åbne driften igen og tage imod alle de patienter, som er i risiko for skade og mén, mens de venter? Analogen til bjergbestigning er inspireret af Kate Slemeck, CEO Royal Free London NHS Foundation Trust.
Hun mener, at personalet er nøglen til en sikker genåbning. Lederne skal lytte til personalet og deres løsningsforslag og respektere, at mange medarbejdere har været udsat for stor belastning, mens pandemien var på sit højeste.
Patienter venter
De, som har vandret i bjerge ved, at opstigningen er hård, og man bliver forpustet. Men faktisk kan nedstigningen være væsentlig mere vanskelig, og hvis man mister fodfæstet, kan situationen komme ud af kontrol.
Dansk Selskab for Patientsikkerhed udbyder nu et kursus, der kan hjælpe sundhedsvæsenet med at komme patientsikkert ned.
Hold 1 starter den 25. juni
Hold 2 starter den 7. september
Under coronakrisen har vi set, at sundhedsvæsenet lynhurtigt kan bringe nye arbejdsgange til at virke, især hvis disse arbejdsgange giver mening for de medarbejdere, som skal arbejde med dem. Lad os bruge den erfaring og få nye løsninger, der giver mening for både patienter og medarbejdere/sundhedsprofessionelle.
Coronakrisen har optaget en stor del af sundhedsvæsenets ressourcer gennem flere måneder, og nu venter rigtig mange patienter utålmodigt på behandling. Fx operation for knæsmerter eller dårlig hofte.
For nylig foreslog Gigtforeningen, at sundhedsvæsenet kunne holde operationslejer kørende i weekenden for at nedbringe ventelisterne. Og det er med god grund, at patientforeningerne er bekymrede for deres medlemmer.
Men ”NEJ TAK vi vil bare gerne have tid til at være sammen med vores kære, tid til at se foråret og nyde et par solskinstimer” skrev sygeplejerske Lisbeth Jacobsen i Berlingske den 14. maj 2020.
Og problemet er jo, at de læger og sygeplejersker, som skal løfte opgaven med at undersøge, behandle, pleje og rehabilitere, er de samme som dem, der har stået i første række under coronakrisen. Vi er nødt til at tage hensyn til dem. Dvs. der er brug for metoder, som imødekommer behovet hos både patienter og personale.
Redskaber til at optimere flow
Jeg har tidligere skrevet om et besøg på hospitaler i Skotland, hvor de arbejder med at forbedre patientflowet på operationsafdelingerne med nogle få enkle greb efter principper af Institute for Healthcare Optimization (IHO). En af de effekter, som der blev fremhævet, var de gevinster, der er for personalet.
Institute for Healthcare Optimization (IHO)
Det forbedrede flow betød, at operationsprogrammet hver dag kunne slutte til forventet tid. Det betød, at medarbejderne kunne regne med at gå hjem til tiden, hente børn, dyrke yoga, nyde foråret osv. Denne forudsigelighed oplevedes af personalet som meget vigtig.
Blog: Patienterne venter – kan det være anderledes?
Aflysninger kan forebygges
Jeg gjorde forleden et tankeeksperiment i forhold til, hvor stor effekt det vil have nationalt, hvis alle arbejder med principper fra IHO.
I Danmark har vi ca. 20 offentlige hospitaler. Hvis man med et konservativt bud siger, at der på hvert hospital er fem operationer, der bliver aflyst. Så er det er 100 patienter om dagen, eller 500 patienter på en uge. På den enkelte operationsafdeling er det måske ikke hver dag, der er en aflysning, og derfor ser man ikke, hvor stort potentiale der ligger i at forebygge problemet.
Først og fremmest må årsagerne til aflysninger og andre former for spild afdækkes. Det kan være, at patienten af forskellige årsager ikke er klar, og at der ikke er en anden patient, som umiddelbart kan overtage operationstiden.
Det, som giver dårligt flow, er især de patienter, som aflyses i sidste øjeblik. For det første får man ikke udnyttet operationslejet, og derefter skal der findes en ny tid til den aflyste patient.
Andre former for spild kan være, at medarbejderne må vente på hinanden – eller på patienten, inden man kan komme i gang på operationsstuen. Hvis bare en medarbejder er forsinket, kan der stå fem andre og vente. Det er ikke altid, at årsagen ligger på operationsgangen. Det kan også være portøren, der ikke når frem, fordi han har haft andre opgaver.
Problemerne kan analyseres ved, at man samler informationer og tidstro data over en uges tid. Det kan give et godt indtryk af årsagerne. Det er ikke meningen, at der skal gennemføres månedlange analyser og skrives rapporter.
En af de situationer, som giver mest spild og forsinker et operationsprogram, er, hvis den første operationspatient på et planlagt program aflyses. Den tid, som dagen før er blevet brugt på forberedelse, er spildt, patientens tid er spildt, den tid, der ventes på at gøre klar til næste patient, er spildt.
Et af de nemme greb er ”en sikker étter”. Start programmet med en patient, som ikke er i risiko for at blive aflyst.
Der findes en lang række andre redskaber til at skabe bedre patientflow, både på operationsgangen og alle andre steder i sundhedsvæsenet. Det gælder både i ambulatorier, undersøgelser, behandling og rehabilitering.
Nyt kursus i flow
På det nye kursus kan de, der har ansvar for at tilrettelægge udredning og behandling af patienter – både på sygehusene, i kommunerne og i praksissektoren – lære konkrete redskaber til at reducere ventetid og optimere flow.
Hold 1 starter den 25. juni
Hold 2 starter den 7. september
Et eksempel fra Bispebjerg Hospital viser fx at ved at tjekke, om akut indlagte patienter har ambulante aftaler på andre afdelinger, kan man enten sikre, at disse aftaler kan overholdes som planlagt, eller tiderne kan frigives til andre patienter, og booket kørsel kan afbestilles.
Der er en lang række gode eksempler på, hvordan forbedrede arbejdsgange kan forebygge spild af tid og ressourcer. Lyt til medarbejderne og hør, hvad der er vigtigt for dem, hvad har de lært under coronakrisen, og hvad de har af forslag til forbedringer. Og brug de redskaber, som vi ved kan hjælpe med at reducere ventetid, aflysninger m.m.
Sådan skaber vi det flow, der er nødvendigt for, at både patienter og personale kan komme sikkert ned ad bjerget.