I vinterferien blev jeg kontaktet af en kollega som var på ferie, og nu var hendes mor indlagt med brud på hoften. Hospitalet kunne ikke oplyse, hvornår der var plads på operationsprogrammet, og vi drøftede, hvad hun kunne gøre som pårørende, når hospitalet ikke kunne opfylde det nationale mål om operation inden for 24 timer. I sidste uge var den gal igen, en venindes mor lå på 8. dag med et ankelbrud, som havde været afhævet og klar til operation to gange, men der var stadig ikke tid på operationsprogrammet. Kunne dette være anderledes? Kunne hospitalerne have forudset, at der var behov for operationskapacitet? Kan man forudse, når det drejer sig om akutte patienter?
Der er et ocean af data om indlæggelses- og udskrivningsmønstre hos Sundhedsdatastyrelsen, og jeg undrer mig nogle gange over, om denne information bliver brugt til at forudsige og planlægge? Akuthospitalerne i Danmark har med Sikkert Patientflow taget flere af metoderne, der kan forbedre patientflow, til sig. Kapacitetskonferencer foregår på de fleste hospitaler, det sted hvor man mødes og koordinerer placeringen af akutindlagte patienter på den mest hensigtsmæssige måde på sengeafdelingerne.
Slag på tasken er grundlag for planlægning
I 2018 var jeg med på en studietur til Skotland for at besøge nogle hospitaler, der har taget næste skridt i patientflow, nemlig at forbedre flow for kirurgiske patienter, med metoder fra det amerikanske Institute for Healthcare Optimization (IHO). Det var noget af en øjenåbner at se og høre om hospitalerne arbejder med forudsigeligheden og operationsplanlægning for akutte patienter, som ellers er den gruppe patienter vi tror kommer helt tilfældigt og uforudsigeligt, og derfor vanskeligt kan planlægges.
Når man ser på data om indlæggelser, viser det sig, noget overraskende, at variationen i antal af akutte patienter er væsentlig mindre end for elektive patienter. I praksis planlægges mange operationsprogrammer ud fra devisen, at vi ved ikke hvor mange akutte patienter, der kommer, så operationslejer til akut kirurgi planlægges ud fra en ”SPT-analyse” (slag på tasken).
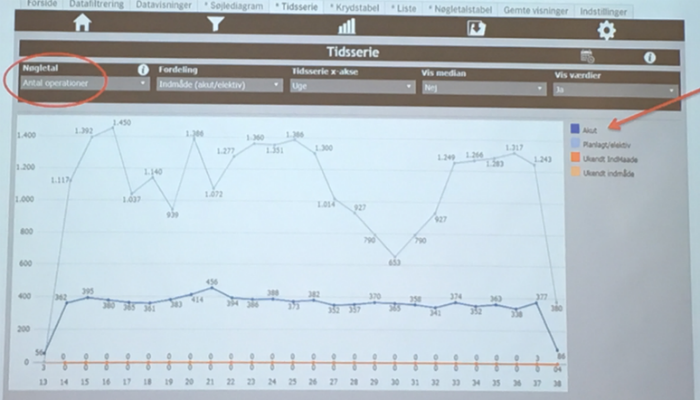
En af pointerne fra IHO er, at der er variation i antallet af både akutte og elektive patienter; variationen i antallet af akutte patienter kalder IHO naturlig variation, og variationen i elektive patienter kalder IHO artificiel – man kunne også kalde den menneskeskabt – og er afhængig af den måde vi tilrettelægger sundhedsvæsenets ydelser.
IHO’s anbefaling er, at variation, som ikke er naturlig skal reduceres. Det vil sige, at variationen i den elektive aktivitet skal minimeres. Dette kan bl.a. gøres ved, at operationskapaciteten skal variere så lidt som muligt over tid, sådan at det bliver nemmere at afstemme kapacitet også på fx sengeafdelinger.
Akutte patienter samles
Samtidig skal der styr på den naturlige variation, altså kapaciteten til behandling af de akutte patienter. Hvordan gør man det? En af løsningerne er, at der ikke er en kø for akutte patienter i hvert speciale, men at alle akutte patienter er i den samme kø til akut operation. Effekten er, at ventetiden bliver minimeret. Med ’pooling’ er der færre køer og dermed færre gange, der skal afstemmes kapacitet og efterspørgsel, jo mindre spild er der i systemet.
Kan det overhovedet lade sige gøre – hvordan skulle forskellige speciale kunne blive enige om, hvis tur det er? I Skotland arbejder flere hospitaler nu med en hasteklassifikation, som beskriver hvor hurtigt en patient med en given tilstand skal opereres. Klassifikationen er udviklet af de enkelte specialer og minder om det, vi kender fra gradinddelingen af kejsersnit. Alle specialer anvender samme klassifikation: A operation inden for 45 minutter, B operation inden for 2 timer. Hasteklassifikationen indgår som information når en patient bookes til operation og er sammen med øvrige information om patienten vejledende for planlægningen for akutte operationer.
De skotske erfaringer er positive De hospitaler, vi besøgte, har både reduceret antallet af aflyste operationer og reduceret ventetid for akutte patienter. Patienterne var mere tilfredse, og for operationspersonalet betyder den mere systematiske planlægning, at operationslejerne afsluttes til det forventede tidspunkt, og overarbejde er reduceret. Det er værd at bemærke, at forbedringerne er gennemført med de samme ressourcer som tidligere Der har altså alene være tale om at planlægge på en anden måde end tidligere.
Patienter venter unødigt længe
Har vi samme problemstillinger i Danmark? Kan vi gøre noget ved det? Variationen for henholdsvis elektive og akutte patienter ligner det, vi ser i andre lande, og vi har desværre alt for mange patienter, der venter unødigt længe på en akut operation. For patienter med hoftenær fraktur var det i 2017 64 % som blev opereret inden for 24 timer, målet er 75%. 84% af patienterne blev opereret inden for 36 timer her er målet 90%.
Det er en utilsigtet hændelse, når sundhedsvæsenet ikke kan levere. Derfor har min opfordring til kollega og veninde været at rapportere det som utilsigtet hændelse, og jeg håber rapporterne bliver genstand for læring. Jeg er dog også fortrøstningsfuld omkring, at projekt Sikkert Patientflow har skabt et afsæt for at arbejde med flow på akuthospitalerne. Region Midtjylland er godt i gang med at afprøve flere afløsningerne fra IHO på operationsafdelingerne på de fem akuthospitaler og har sat ambitiøse mål for at reducere antallet af aflyste operationer.
Litteratur
Optimizing Patient Flow: Advanced Strategies for Managing Variability to Enhance Access, Quality, and Safety. Eugene Litvak (ed.). The Joint Commission, 2018